[SABCS2015] 乳腺癌腋窝管理进展 —— Eleftherios P. Mamounas教授访谈
编者按:乳腺癌腋窝管理是当前乳腺癌治疗的重要话题,腋窝淋巴结状态评估有哪些新进展?仅进行系统性辅助治疗而腋窝不予处理患者复发风险如何?对腋窝淋巴结清扫或放疗的患者,如何降低淋巴水肿致残的概率?在第38届圣安东尼奥乳腺癌(SABCS)大会上,《肿瘤瞭望》对美国佛罗里达大学健康癌症中心综合乳腺癌中心主任Eleftherios (Terry) P. Mamounas教授进行了采访。
Video Player is loading.
Current Time 0:00
Duration 0:00
Remaining Time -0:00
This is a modal window.
The media could not be loaded, either because the server or network failed or because the format is not supported.
Beginning of dialog window. Escape will cancel and close the window.
End of dialog window.
近年来在腋窝管理方面的重要经验
近年来,腋窝管理取得了重大进展。基于腋窝淋巴结对局部复发及预后的重要性,20世纪90年代末期的主流治疗采用腋窝淋巴结清扫术。然而,既往研究并未表明腋窝淋巴结清扫术可提高患者的远期生存率。20世纪90年代末期开展的乳腺钼靶筛查大大提高了乳腺癌的早期诊断率,这些患者少有腋窝淋巴结累及。因此,需要寻求以不同方法对腋窝淋巴结进行评估,淋巴结显像技术和前哨淋巴结活检术应运而生并迅速发展。淋巴结显像技术和前哨淋巴结活检术的总体目标是显示淋巴系统内的肿瘤细胞是有序地进展的。
对第一站淋巴结(前哨淋巴结)进行活检,如果阴性,则可认为肿瘤未发生淋巴转移;在腋窝清扫时检测几个淋巴结,2或3个,而非15~20个,可以获得同样的信息。随后这一事实在腋窝淋巴结阴性的患者中得到了验证更精细地观察,如果前哨淋巴结活检阴性将其随机入组为腋窝淋巴结清扫或不清扫,结果表明采取两组生存率并无差异,单独进行前哨淋巴结活检和淋巴结清扫的局部控制都非常好。因此,以前哨淋巴结活检结果作为治疗依据是本世纪初期的最主要进展。
腋窝淋巴结状态评估新进展
腋窝触诊是过去最常采用的方法,但目前腋窝淋巴结超声检查应用越来越广泛。因此,可以更精细的观察淋巴结:皮质增生、淋巴结变圆、淋巴门结构消失,这些都是淋巴结累及的重要征象。还可以采用淋巴结细针抽吸并活检诊断疾病。首先,这允许或绕过前哨淋巴结活检或一旦异常即采用腋窝淋巴结清扫术;第二,如新辅助治疗时需要明确淋巴结是否累及,可以放一个不透射线的夹子于淋巴结,这样以后可以观察并确认淋巴结由阳性转为阴性。换句话说,就是直接显示化疗的敏感性。这是腋窝超声的新进展,并越来越标准化。
仅进行系统性辅助治疗而腋窝不予处理患者的复发风险
复发率实际上很低。目前已经在前哨淋巴结阴性患者(不接受任何手术或放疗)、或前哨淋巴结阳性患者(或接受腋窝区放疗或不进一步手术)中证实,其复发率仅为1%~1.5%。如此低的复发率也说明了期望通过前哨淋巴结活检保留更多淋巴结的治疗策略的合理性。因此,对于仅进行系统性辅助治疗而腋窝不予处理的患者,其腋窝淋巴结复发的风险很低。
对腋窝淋巴结清扫或放疗的患者,如何降低淋巴水肿致残的概率?
淋巴结清扫术与放疗联合治疗会增加淋巴水肿的风险。教育患者如何防止感染和减少淋巴水肿机会非常重要。我们几乎是常规地向患者宣教如通过手臂适度运动、淋巴引流按摩来促进淋巴循环的常规物理治疗;避免患肢针穿刺产生的皮肤破损;修整花园时应戴手套,烹调时应小心避免切伤,因为感染可使淋巴结水肿恶化,这些皮肤破口都可成为细菌入侵的门户;长途航班旅行时穿着压力袖套以避免低座舱压力造成的间隙压力升高。通过宣教可使感染和淋巴水肿的风险降到最低。
当然,最大的进展首推前哨淋巴结活检术。相对于淋巴结清扫术后淋巴水肿的发生率高达25%~30%,前哨淋巴结活检的应用使目前淋巴水肿的发生率仅为4%~5%。肥胖也是淋巴水肿的危险因素之一,减肥也是降低淋巴水肿的一项重要措施。
乳腺癌腋窝管理方面存在的挑战
目前正在尝试通过超声检查来判定哪些患者需要行前哨淋巴结活检术;判定淋巴结包括前哨淋巴结累及可能性低的患者以避免淋巴结活检;动态观察淋巴结变化情况来指导放疗等系统性治疗。对于已行新辅助化疗的患者,目前也在寻找减少前哨淋巴结活检的方法,细针抽吸可能是种选择,病检阴性则不需行腋窝淋巴结清扫术。但这些仍只是我们接下来将要研究的问题。
Eleftherios (Terry) P. Mamounas教授SABCS报告摘要: Optimal management of the axilla:A look at the evidence.
过去20年,乳腺癌腋窝淋巴结外科管理方面发生了重大进展。20世纪90年代提出了前哨淋巴结(SLN)的概念,并在临床验证了腋窝淋巴分布和前哨淋巴结活检,挑战了腋窝淋巴结清扫(ALND)作为腋窝分期的选择这一百年来的主流观点,从而进入腋窝手术治疗新时代。
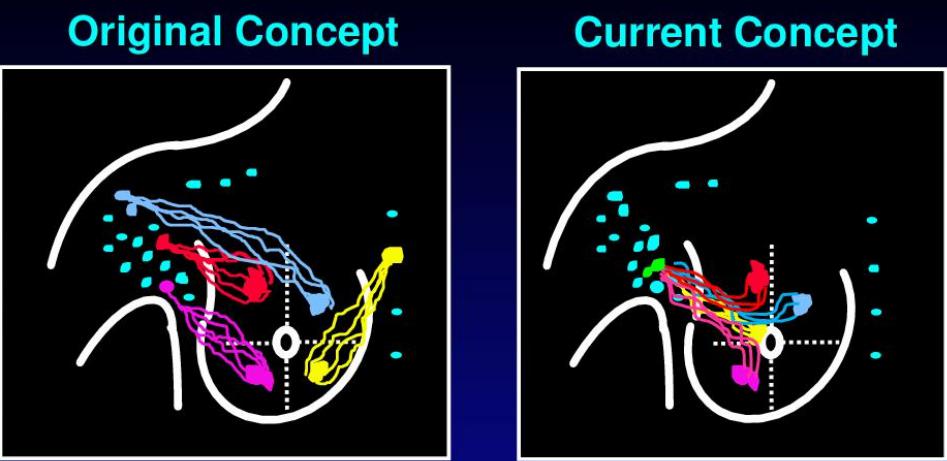
(前哨淋巴结概念的演变)
在既往的随机对照试验中,经(或不经)腋窝淋巴结清扫评估SLN阴性可手术乳腺癌患者,建立了前哨淋巴结活检(SLNB)作为腋窝独立分期的标准。这些临床试验确定了SLNB的特征及影响鉴别的因素,也细化了前哨淋巴结的定义。后续研究微转移的IBCSG 23-01和研究宏转移的ACOSOG Z0011(1~2 枚SLN)——这些代表性研究证明接受腋窝淋巴结清扫的患者与未进行清扫的患者相比,无病生存期及总生存率并无显著获益。
另一个临床试验(AMAROS)比较了SLN阴性的患者接受腋窝放疗与腋窝淋巴结清扫,两种方法显示出相似的结果,此外放疗病死率更低。因此,对符合ACOSOG 和Z11IBCSG 23-01试验标准的患者,单独进行SLNB而不进行腋窝淋巴结清扫对于腋窝分级已经足够。与进行腋窝清扫的患者相比,腋窝放疗似乎是满足AMAROS试验标准的患者的更优选择。
随着可手术乳腺癌患者新辅助化疗应用增多,导致相当比例的腋窝淋巴结转移患者分期降低,在此基础上的SLNB评估也得到更多重视。腋窝淋巴结未受累可考虑接受新辅助化疗,且在化疗后进行SLNB。该方法目前也扩展至腋窝淋巴结受累(或活检证实)在新辅助化疗后转变为阴性的患者的临床评估。一些前瞻性研究(ACOSOG Z1071, SENTINA, SN FNAC)验证了单独进行SLNB的可行性及准确性。如果按照特定程序(SLN切除≥3个,对既往活检阳性淋巴结的双重染色、定位或清扫,甚至免疫组化来评估SLN),SLNB假阴性率可降至10%以下。该方法可进一步减少对腋窝淋巴结受累患者应用腋窝淋巴结清扫。
专家简介
Eleftherios (Terry) P. Mamounas教授
美国医师协会会员(FACS),美国佛罗里达大学健康癌症中心综合乳腺癌中心主任,佛罗里达中央大学外科教授,佛罗里达州立大学教授,是位于宾夕法尼亚州匹兹堡的国家外科辅助乳腺癌和肠病项目 (NSABP)乳腺癌委员会主席。NRG 肿瘤乳腺癌委员会主席。是美国外科医师协会、外科肿瘤协会、美国临床肿瘤学会乳腺疾病协会和乳腺外科协会等多个专业协会成员。





 京公网安备 11010502033352号
京公网安备 11010502033352号